
執筆者兼監修者プロフィール
東大産婦人科に入局後、長野県立こども病院、虎の門病院、関東労災病院、東京警察病院、東京都立豊島病院、東大病院など複数の病院勤務を経てレディースクリニックなみなみ院長に就任。
資格
- 医学博士
- 日本産科婦人科学会 産婦人科専門医
- FMF認定超音波医
…続きを見る
子宮頸がん検診にひっかかる確率はどれくらい?と心配している方も多いでしょう。
検査結果で精密検査が必要とされる状況が何を意味するのか、具体的に理解するのは難しいですよね。
本記事では、子宮頸がん検診で異常が見つかる確率と、精密検査が必要とされる具体的な状態について解説します。
さらに、検査内容や結果の解釈方法についても詳しく説明します。
子宮頸がん検診に関する不安を抱えている方は、ぜひ最後までご覧ください
子宮頸がん検診にひっかかる確率は2%前後
日本国内の子宮頸がん検診の結果によると、2022年度(最新)の発表では要精検率(ひっかかる確率)は2.2%となっています。
平成25年4月からがん検診推進事業として子宮頸がんを対象にしたがん検診が無料になってから年々若年者も受診するようになってきました。当初は1.7%程度であった要精検率も、受診者の増加と子宮頸がんに関連する性活動の若年化により徐々に増加して現在2.2%になった経緯があります。背景を考えると今後この数値はもう少し上がっていくと考えられます。
ここでは以下に関して細かく見ていきましょう。
・ ひっかかるとは?精密検査・再検査が必要を意味する
・ 20代〜30代の女性に多い傾向にある?
・ 検診でひっかかってもがんと決まったわけではない
・ 子宮頸がん検診で子宮頸がん以外の異常が見つかることもある
ひっかかるとは?精密検査・再検査が必要ってどんな状態?
子宮頸がん検診で要精検となる確率は2.2%程度です(国立がん研究センター提供▶︎)。
さらにこの中で精密検査を実施したのが74.8%の方、最終的に癌が見つかった方は全体の0.02%という数字となっています。
これは子宮頸がん検診で陽性だった方の10%が最終的に子宮頸がんであり、子宮頸がん検診で頸がんが実際に見つかった方は日本国内で788人であったということです。
| 受診者数 | 要精検率 | 精検受診率 | がん発見率 | 陽性反応的中度 |
| 3,940,130人 | 2.2% | 74.8% | 0.02% | 1.09% |
検診でひっかかってもがんと決まったわけではない
子宮頸がん検診は 陽性反応的中率は1.09%です。陽性になった方で本当に癌であったのは100人に1人だけということです。
要精検になった方の多くはがんではなく、異形成といって子宮頸部の上皮細胞に何らかの形の変化がみられているということにもなります。がんと決まったわけではないですが、その中には慎重に経過観察を行った方が良いものもあります。
20代〜30代の女性に多い傾向にある?
子宮頸がんは20代から増加して、35歳以上がピークになります。
この後説明しますが、上皮内がん(CIN3)を含めると35から40歳が一番多い年齢となります。
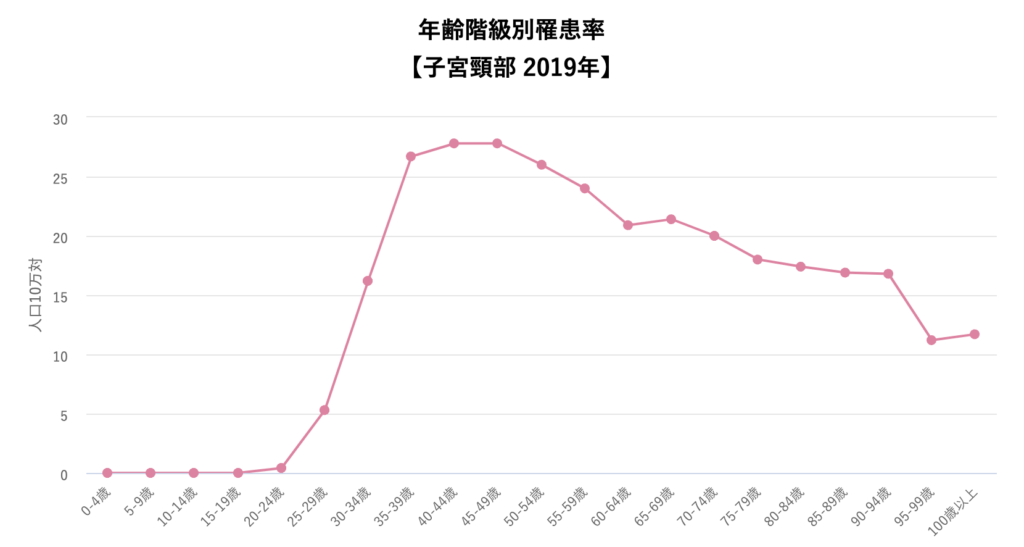
参照:全国がん登録罹患データ
出産、育児と重なる年齢に発症が重なる疾患です。ワクチンでの予防、検診でのチェックがいかに大事かがわかります。
子宮頸がん検診で子宮頸がん以外の異常が見つかることもある
子宮がん検診では内診、触診を行います。この際に卵巣嚢腫や、子宮筋腫といったものが見つかる方も多くいます。
また最近ではエコー検査やHPV検査を追加する場合も増えてきているので、子宮内膜症や、がんではないが、HPVに感染している状態もわかります。せっかくの機会ですので、担当医に細かくみてもらうと良いでしょう。
子宮頸がん検診の陽性率
□ 検査が陽性になる確率は2.2%
□ 検査が陽性(要精検)でもその中の1%がほんとうの子宮頸がん
□ 20から40歳まではがんになる率が上がっていく
子宮頸がんにかかる原因とは?
子宮頸がんの原因は日本国内ではほぼ100%がヒトパピローマウイルス(HPV)が原因です。性交渉によってHPVはどんな人でも感染するようなウイルスです。そのため、性交渉をする可能性がある年齢が近づいてきたらワクチンの接種をすることが何よりも大切です。
・ 子宮頸がんはHPV感染が主な原因
・ 感染経路は主に性交渉
・ HPVにはいろいろなタイプがある
・ HPVワクチンでカバーできるHPVタイプは異なる
それでは詳しくみていきましょう。
子宮頸がんはHPV感染が主な原因
子宮頸がんは原因がはっきりわかっている数少ないがんの一つです。原因はほとんど(日本国内ではほぼ100%、海外では95%程度)がHPV感染が原因となっています。感染が持続することで上皮細胞の形が変化していき、数年かけてがん細胞に変化することがわかっています。
感染経路は主に性交渉
HPVは男女ともに感染し、主に皮膚や粘膜経由で感染します。コンドームなどの予防手段を取っても感染すると言われており、有効な予防方法はワクチンくらいしかありません。
性交渉のある女性の90%近くは一度は感染していると言われています。
特に感染しても症状が出ないことの方が多いので、子宮頸がん検診で定期的に確認することが大切です。
HPVにはいろいろなタイプがある
HPVにはさまざまなタイプが存在し、100種類以上も確認されています。
その中で、ハイリスクなものは以下の通りで中でも16と18型はがんになるスピードが高いと言われています。
ローリスクHPVの6、11型は頸がんの原因にはあまりならず、コンジローマという別の疾患の原因になります。
ハイリスクな16、18型はもちろんHPVワクチンでカバーされています。
ハイリスク型HPV
16、18、31、33、35、39、45、51、52、56、58、59、68
ローリスク型HPV
6、11、42、43、44
※ 6、11は尖圭コンジローマという別の疾患の原因になります
HPVワクチンでカバーできるHPVタイプは異なる
前述のHPVのタイプでワクチンが対応しているかどうかも異なってきます。
2023年4月から加わったシルガードというワクチンは9価(9つのタイプに対応しているという意味)で、子宮頸がんの原因のHPV型の約90%に対応していると言われています。
| ガーダシル(4価)がカバーできるHPVの型 | シルガード(9価)がカバーできるHPVの型 |
| 6、11、16、18 | 6、11、16、18、31、33、45、52、58 |
子宮がん検診の検査結果の見方
それでは実際に子宮頸がん検診の検査結果の見方、用語の解説をしていきます。
子宮頸がん検診の結果には国際分類が用いられており、単語が非常にわかりにくいですが、以下の対応表を参考に自分がどのような状態なのかをまずは確認しましょう。
| 検査結果 | 状態 |
| NILM(陰性) | 異常なし |
| ASC-US(軽度扁平上皮内病変疑い) | 異形成とは言えないが細胞変化あり |
| ASC-H(高度扁平上皮内病変疑い) | 異形成あり、がんとは言えない |
| LSIL(HPV感染、軽度異形成(CIN1)) | HPVに感染、軽度異形成 |
| HSIL(中等度異形成(CIN2)、高度異形成・上皮内がん(CIN3)) | 中等度、高度異形成、上皮内がん |
| SCC(扁平上皮がん) | 扁平上皮癌の疑い |
| AGC(異型腺細胞) | 腺細胞の異形、腺癌の疑い |
| AIS(上皮内腺がん) | 初期の腺癌の疑い |
| Adenocarcinoma(腺がん) | 腺癌の疑い |
| Other(その他の悪性腫瘍) | 頸がん以外の癌が疑われる |
子宮頸がん検診の結果は国際分類のベセスダシステムという分類方法で分類されます。
この分類から精密検査が必要か、必要でないかが判断されで結果として通知されます。NILM以外は軽度でも何かしらの異常があるとみなされ、何かしらの精密検査が必要になってきます。それぞれの分類ごとに精密検査の内容も推奨が決まっています。
子宮頸がん検診でわかること
子宮頸がん検診でわかることは
・ 子宮頸がんの可能性
・ 異形成の可能性
・ その他の子宮・卵巣の異常の有無
です。順に見ていきましょう。
①:子宮頸がんの可能性
子宮頸がん検診では、子宮頸がん(CIN3以上かどうか)かどうか、また子宮頸がんではなかったとしてもどのくらいがんに近いのかがわかります。
子宮頸がんはHPVへの感染から時間をかけて(5年から10年程度)がん病変に変化していきます。がんの前段階の状態では正常に戻る場合もありますので、早期の発見と継続的な経過観察を行うことで万が一の場合も早期治療が可能になります。
②:異形成の可能性
CIN3よりも分類が初期の場合(CIN1.2)は異形成と言って、細胞の形に変化が起きている状態を指します。がんに進行する可能性もある状態です。
この場合は、HPVによる細胞の変化なのか、または炎症などによる一時的な状態の変化の可能性もあります。症状がないので検査を行わなければ見つからないことがほとんどです。異形成の状態から急激にがんに変化することはまずないので異形成の診断の場合もあわてずに経過観察をしっかり行うことが大切です。
異形成って何?
名前の通り、細胞の形状に変化を認める状態のことを指します。
子宮頸部の上皮細胞はHPVに感染すると多くの場合はウイルスが自然排除されるのですが、10%程度の細胞には持続的に感染した状態となります。この状態で数年経過すると細胞ががん化して、変に分裂を繰り返したりするようになり元には戻れなくなります。
ですので異形成はがんにはなっていないけど、細胞の形に変化がみられてもしかしたら経過でがんに進んでしまうかもしれない状態といえます。
③:その他の子宮・卵巣の異常の有無
子宮頸がん検診は一般的には擦過細胞診と言って、子宮頸部をスワブ(綿棒のようなもの)で擦って、細胞を採取することで行いますが、最近では超音波を同時に行うことが増えてきています。
内診台に乗って、産婦人科医に検査してもらう貴重な機会のためせっかくなら子宮頸部だけではなく、子宮体部や卵巣に関しても検査してもらうと良いでしょう。子宮筋腫、子宮内膜症、卵巣嚢腫などが見つかることが多いです。出産などの際にはこれらの疾患がわかっていることが助けになることもあるので、子宮がん検診と一緒に超音波検査ができないか実施する医療機関で聞いてみてください。
子宮頸がん検診の検査内容
子宮頸がん検診は各市区町村指定の病院で行われていることが多いです。だいたい共通の方式ですので確認しましょう。
① 問診、視診、内診
② 細胞診
③ HPV検査
④ 超音波検査
①問診・視診・内診
問診では月経に関する状況、妊娠や出産歴、不正出血の有無、過去の検診の受診有無、再検査になって病院に通院歴があるかを聞かれます。視診とは子宮頸部の状態を実際にクスコ(膣鏡)という器具でみることです。明らかな腫瘍や炎症などがないかを確認します。内診は指を膣の中に入れ、子宮や卵巣の状態(大きさや形)を確認することです。
②細胞診
専用のブラシやヘラのようなもので子宮頸部を擦って、細胞を一部採取します。少し出血することもありますが、自然と止血することが多いです。出血はほとんど気になることはない程度ですが、ナプキンがあると安心です。
③HPV検査
HPV検査は近年導入された検査の方法です。細胞診でとった細胞で同時に行える検査です。
ハイリスクHPVに感染しているかどうかを調べる検査です。
液状化検査細胞診(LBC)という手法で、細胞診の際に採取した細胞を利用します。
ASC-US(異形成の疑い)の場合にはこの検査があるとリスクが高いのかどうかを評価できるのでかなり有用です。

子宮頸がん検診で初めて内診台に乗る方もいらっしゃると思います。
内診自体はそこまで痛みなどなく行えますので、心配せずに受診してください。レディースクリニックなみなみでは女性医師が丁寧に検査するのでおすすめですよ。
性交渉の経験があったらHPVワクチンは意味ないの?
結論、意味はかなりあります。
まず、上で説明したように子宮頸がんの原因のほとんどはハイリスク型のHPVです。性交渉後でもこれらの型に感染していない場合はワクチンの効果は大いにあります(この場合はHPV検査に大きな意味があります)。
また、感染後でもウイルスは自然消退しますので、次の感染を予防するという意味でも大きな意味があります。
持続的に何度もハイリスクのHPVに晒される状態を防ぐという意味でワクチンはいつ接種しても意味がありますよ。

まとめ:子宮頸がん検診での早期発見・治療を心がけましょう
□ 子宮頸がん検査で陽性になる確率は2.2%
□ 陽性になったとしても必ずしも子宮頸がんというわけではなく、多くががんではない
□ 子宮頸がん自体はワクチン接種と定期検診がかなり大切
□ 子宮頸がん検診をきっかけに子宮や卵巣に関してチェックしましょう
子宮頸がん検診に関するよくある質問
子宮頸がん検診にひっかかって放置した場合どうなる?
陽性になった方の3割近くが放置してしまっている現状です。
早期発見できれば、円錐切除と言って子宮頸部を少し削るだけで完治することもできますが、放置して病期が進行してしまうと部分的な処置では困難になってしまいます。子宮を取る必要が出てくる場合もあります。
子宮頸がん検診の結果はいつわかる?
多くが2週間から1ヶ月くらいで結果が出ます。
市区町村の補助券で受診した場合は原則クリニックに結果を取りに行き、医師から結果説明を聞く必要があります。自費での受診の場合はクリニックによっては郵送・電話での結果確認が可能な場合があります。
ASC-USは治る?
ASC-USとは、細胞の形態が正常ではないが異形成と診断するには細胞の異形変化が少ないと判断された場合です。
炎症などによって細胞に変化が出ているだけの場合は改善することもありますし、HPVに感染して間もない場合も考えられます。ですので、HPV検査を行って感染があるのかないのかを判断することになります。
子宮頸がんを予防する方法は?
ワクチンのみになります。もちろん性交渉をしなければほとんどなることがないともいえます。
性交渉がない方でも子宮頸がんになる方も少数ですがいるのが現状です。
子宮頸がんはワクチンでの予防、がんになったとしても病気が早ければ治療が行える疾患です。しっかり予防と検診を受けてください。

執筆者兼監修者プロフィール
東大産婦人科に入局後、長野県立こども病院、虎の門病院、関東労災病院、東京警察病院、東京都立豊島病院、東大病院など複数の病院勤務を経てレディースクリニックなみなみ院長に就任。
資格
- 医学博士
- 日本産科婦人科学会 産婦人科専門医
- FMF認定超音波医
…続きを見る















子宮頸がん検診の日本国内の受診率は43.6%(2022年)でまだまだ半数にも届いていない現状があります。また、陽性になっても3割近い方が精密検査を行っていないです。妊娠や出産の時期に改めて以上が出て焦って検診を受ける方も多くいます。
20歳になってからは必ず定期検診は受けてください。