
執筆者兼監修者プロフィール
東大産婦人科に入局後、長野県立こども病院、虎の門病院、関東労災病院、東京警察病院、東京都立豊島病院、東大病院など複数の病院勤務を経てレディースクリニックなみなみ院長に就任。
資格
- 医学博士
- 日本産科婦人科学会 産婦人科専門医
- FMF認定超音波医
…続きを見る
「出生前診断ってどんな検査があるの?受ける人はどれくらいいるんだろう?」
「出生前診断って受けた方が良いの?」
妊娠をすると、お腹の中で赤ちゃんが元気に育っているか気になります。医療技術の進歩とともに、お腹の赤ちゃんの状態を詳しく調べることができる出生前診断を受ける方が増えています。しかし、種類も費用も様々で、どんな検査を受けたら良いのか、迷ってしまう方も多いのではないでしょうか。
どの検査を選択するにしても、検査の限界を理解し、結果を冷静に受け止める準備が必要です。医師との十分な相談が不可欠です。
この記事では、レディースクリニックなみなみ院長の叶谷愛弓医師が、出生前診断を受ける割合の推移とその背景、検査の種類や費用、メリット・デメリット、そして注意点までを分かりやすく解説します。検査を受けるかどうか迷っている妊婦さん、パートナーの方、ぜひこの記事を参考にして、ご自身に合った選択をしてください。
出生前診断を受ける割合が増えている背景とは?
近年、出生前診断を受ける妊婦さんの割合は増加傾向にあります。この背景には、いくつかの要因が複雑に絡み合っています。ここでは、特に重要な3つのポイントを解説します。
高齢出産の増加
日本の少子高齢化社会を反映し、高齢出産が増加していることは、出生前診断を受ける割合増加の大きな要因です。35歳以上の高齢出産では、ダウン症などの染色体異常のリスクが高まることが知られています。そのため、高齢の妊婦さんを中心に、胎児の染色体異常を早期に発見したいというニーズが高まっています。
| 年齢 | ダウン症候群のリスク(出生あたり) |
|---|---|
| 25歳 | 1/1,200 |
| 30歳 | 1/950 |
| 35歳 | 1/350 |
| 37歳 | 1/230 |
| 40歳 | 1/100 |
| 45歳 | 1/30 |
| 年齢 | 出生前診断受診率 |
|---|---|
| 35歳未満 | 5~10% |
| 35歳~39歳 | 20~40% |
| 40歳以上 | 50~70% |
検査技術の進歩
出生前診断の技術は目覚ましく進歩しています。特に、新型出生前検査(NIPT)の登場は大きな転換点となりました。NIPTは、従来の検査よりも精度が高く、早期に染色体異常を検出できるため、多くの妊婦さんが利用するようになりました。 以前は羊水検査など、侵襲的な検査が主流でしたが、NIPTは採血のみで済むため、母体への負担も軽減されています。この技術革新が、出生前診断の受診率向上に大きく貢献していると言えるでしょう。
これらの、出産年齢の高齢化と検査が採血で簡便に行えることになった2つの要素がとても大きく、出生前検査の受診数が増加しているのです。
出生前診断の種類とそれぞれの特徴
出生前診断は数種類存在します。その中でも、大きく分けて「非確定的検査」と「確定的検査」の2種類があります。
「非確定的検査」は、確定的検査の前に疾患リスクの判定を行い、本当に確定的検査をする必要があるか考えるための予備的検査と言えます。採血やエコー検査のようにお腹の羊水は採取しないことがほとんどなので、侵襲的ではありません。
「確定的検査」は、お腹の赤ちゃんの病気の確定診断をするための検査です。非確定的検査で精密検査が必要になった際に行うことが多いです。ダウン症など、染色体の変化による病気の場合は、羊水検査がこれに相当しますが、基本的に侵襲的でリスクを伴う検査でもあります。
| 項目 | コンバインド検査 | クアトロテスト | NIPT | 羊水検査 | 絨毛検査 |
|---|---|---|---|---|---|
| 検査の種類 | 非確定的 | 非確定的 | 非確定的 | 確定的 | 確定的 |
| 方法 | 採血+エコー | 採血 | 採血 | 羊水穿刺 | 絨毛採取 |
| 対象の疾患 | 13、18,21 トリソミー | 13、18,神系管奇形 | 13、18,21 トリソミー | 染色体疾患全般 | 染色体疾患全般 |
| 感度 | 85〜90% | 80〜85% | 99%以上 | 99.9%以上 | 98〜99% |
| 特異度 | 95% | 95% | 99%以上 | 99.9%以上 | 99%以上 |
| 陽性的中率 | 5〜15% | 5〜10% | 50〜95%(年齢で変動) | 99.9%以上 | 98〜99% |
| 流産リスク | なし | なし | なし | 0.1〜0.3% | 0.5〜1% |
| 実施時期 | 妊娠11~13週 | 妊娠15~18週 | 妊娠10~15週 | 妊娠15~18週 | 妊娠10~13週 |
NIPT(新型出生前診断)とは?受ける割合はどのくらい?
NIPTの検査方法と精度
NIPT(Non-Invasive Prenatal genetic Testing:新型出生前診断)は、妊娠10週以降の母体血液から胎児のDNAを抽出し、染色体異常を調べる検査です。従来の羊水検査や絨毛検査と比べると非侵襲的で母体への負担が少なく、高い精度で染色体異常を検出できることが特徴です。
| 項目 | 詳細 |
|---|---|
| 検査方法 | 採血 |
| 検査時期 | 妊娠10週0日以降 |
| 対象となる染色体異常 | 21トリソミー(ダウン症候群)、18トリソミー(エドワーズ症候群)、13トリソミー(パトー症候群)、性染色体異常など |
| メリット | 高い精度、早期に検査可能、採血のみで簡便 |
| デメリット | 費用が高い、全ての染色体異常を検出できるわけではない、偽陽性・偽陰性の可能性がある。 |
母体の血液中のDNAの断片(cfDNA)のうち約10%が胎盤に由来するDNAです。このDNAを検査することによって、21トリソミー(ダウン症候群)、18トリソミー(エドワーズ症候群)、13トリソミー(パタウ症候群)といった、主要な染色体異常を検出することができます。
NIPTの精度は非常に高く、99%以上の確率で染色体異常を検出できるとされています。 しかし、100%正確な検査ではないため、陽性結果が出た場合は、羊水検査などの確定診断が必要となります。また、NIPTでは検出できない染色体異常や、その他の先天異常も存在することを理解しておく必要があります。
NIPTを受ける割合の推移
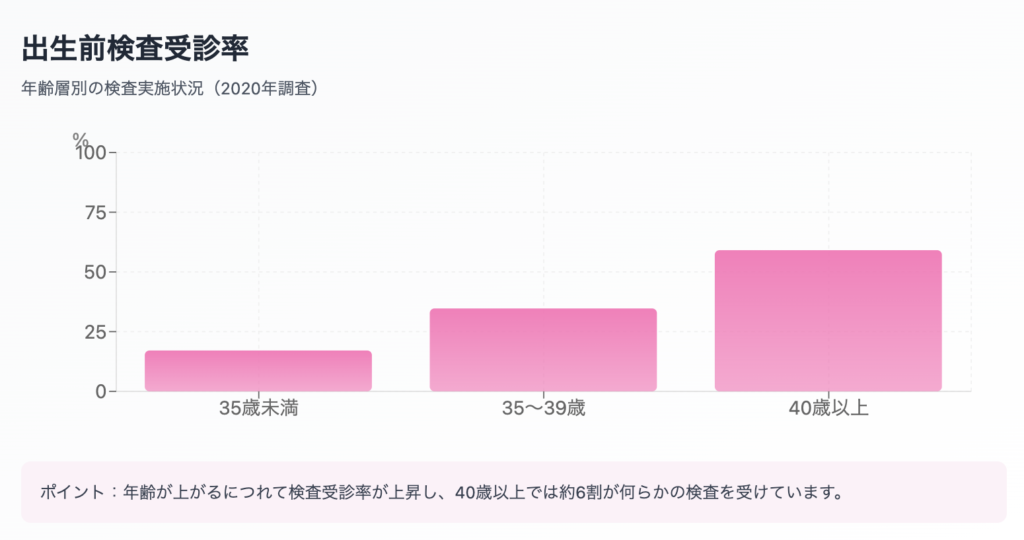
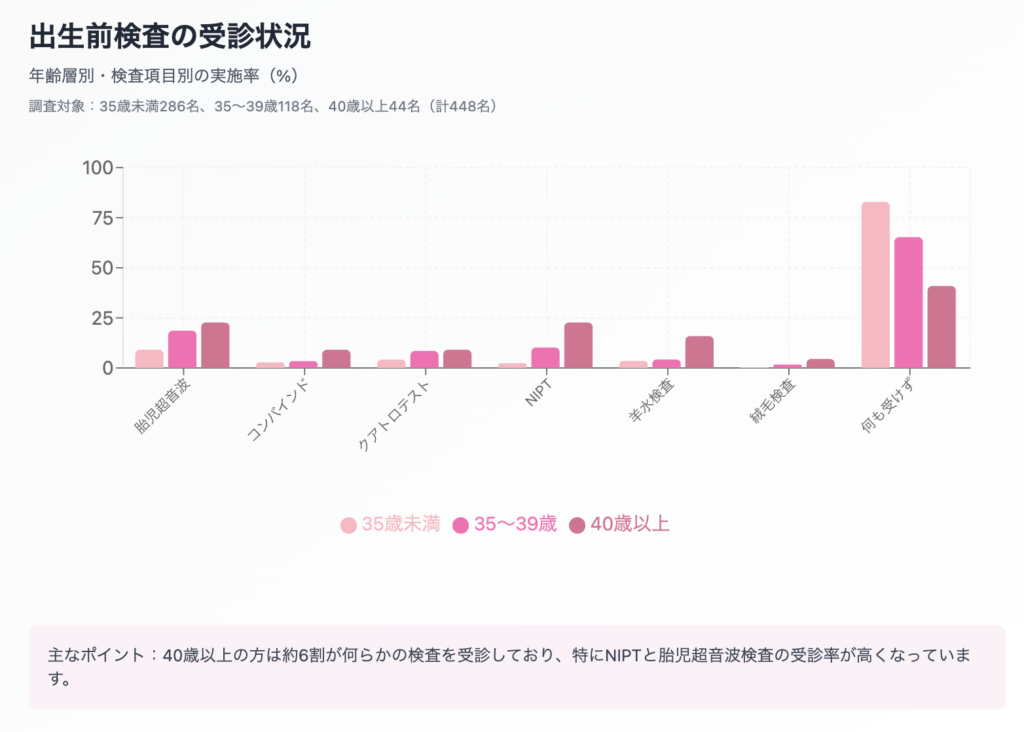
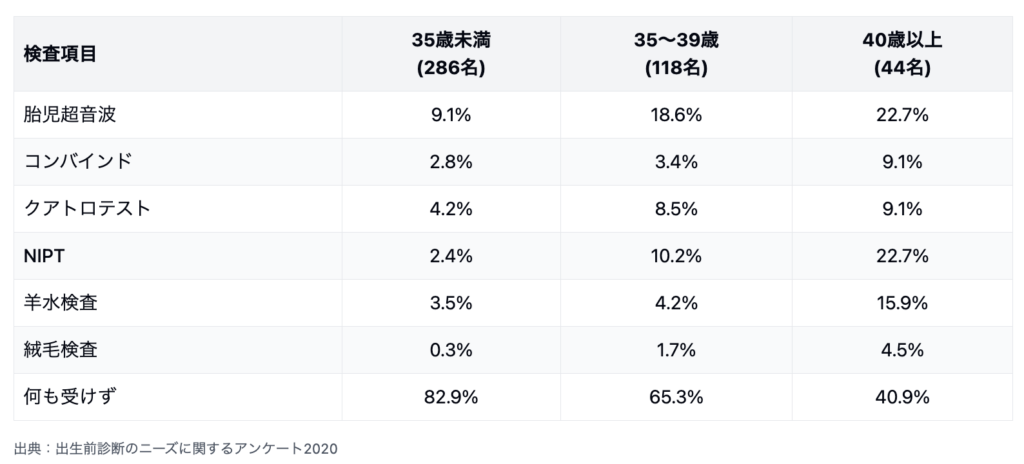
出生前診断自体の受診率が増加していますが、その中での年齢割合をみると、出産年齢が上がるにつれて増加しています。
厚生労働省発表の資料によると、2020年時点で
35歳未満では約6人に1人(17.1%)
35~39歳では約3人に1人(34.7%)
40歳以上では約6割(59.1%)
が受診しています。40歳以上では約6割の方が検査を受けていることがわかります。2025年現在では更に割合が増加していると考えられます。
出生前診断受診率の諸外国との比較
増加傾向にある出生前診断ですが、日本の受診率は他の先進国と比べると低い傾向にあります。
- アメリカ:約60%の妊婦が出生前診断を受けており、そのうちNIPTの受診率は25-50%程度と推定されています。
- イギリス:出生前診断の受診率は約90%。
- フランス:出生前診断の受診率は約80%。
- ドイツ:妊婦検診のオプションとして提供されており、希望すれば受けられる環境が整っています。
諸外国では公的補助や、保険適応があり日本よりも広く行われています。また、産婦人科での実施も一般的で、妊娠をしたら産婦人科で出生前診断を受診するのが一般的になっています。
認可出生前診断と非認可出生前診断の違い
認可型とは?
NIPTには認可型と非認可型があります。
日本国内では、日本医学会(The Japan Medical Association)の出生前検査認証制度等運営委員会が、NIPTの実施医療機関を認定しています(認定施設はこちら▶)。認定基準は、
臨床遺伝専門医や産婦人科専門医が在籍していること。
遺伝カウンセリングが適切に行われる体制が整っていること。
異常が検出された場合の**確定診断(羊水検査等)**への移行体制が確立されていること。
医療倫理に基づき、妊婦の意思決定を尊重した運営がされていること。
などが条件になっています。レディースクリニックなみなみは認定施設ですが、一概に認可施設が優れていて、非認可施設が優れていないとは言い切れません。ただし、認定施設の多くは産婦人科専門医かつ遺伝カウンセリングに関してもしっかり習熟した医師がいますので検査結果の解釈や、患者さんへの正しい情報の伝え方に利があると考えています。
認可型のメリット、デメリット
認可型の一番のメリットは、出生前診断の結果を正しく解釈でき、患者さんにその情報を持って大切な遺伝情報を伝えることができるトレーニングを積んだ産婦人科医師や小児科医師などの専門家がいることです。NIPTは検査を受けて検査結果をみて終わりではありません。その内容から、どのような意思決定をすべきか、家族の決断としてしっかり判断する必要があります。
多くの非認可施設ではNIPT検査の収益性の高さに注目してNIPTをのみを検査するようなビジネスモデルが横行していますが、フォローや説明後の判断の過程で十分な説明がなされていない例も多く散見されます。価格や利便性の面もありますが、NIPTは基本的に、認定施設で受けてください。
一方で、認定型のデメリットとしては検査項目が限定されていることや、夫婦での受診を義務付けている施設があることなどが挙げられます。認可施設で検査項目が限定されている理由としては、医学的に解明されていない染色体異常についての解釈がまだ不確かであるからです。そのような異常を検査したとしても、正確な診断や対応が難しく、かえって混乱を招く可能性があります。
一方、非認可施設では幅広い項目を検査できますが、医学的な解釈が十分に確立されていない染色体異常についての知識が不足している場合があります。そのため、検査結果を受け取った患者さんが適切な医療機関を案内されないまま、不適切な産婦人科に相談し、十分な説明を受けられず困ってしまうケースも見られます。また、非常に専門的な知識を要するため、産婦人科医であっても対応が難しく、受診先のクリニック側も混乱する可能性があります。
そのため、NIPTを受ける際は、検査の意義や結果の解釈について十分な理解のある、信頼できる施設を選ぶことが重要です。
35歳未満では、染色体異常の確率が少ないため検査の必要がないと日本ではされていますが、それでも検査したい方も中にはいます。そういった場合に認可型ではその他の条件を満たす必要があります。

認定施設でのNIPT検査は事前説明やアフターフォローまでしっかり充実しています。
検査は採血で簡単に行えるようになりましたが、赤ちゃんの遺伝情報の解釈などは人生設計や赤ちゃんの生存に関わる非常にセンシティブで重要な検査です。利便性以外の面でしっかりした場所で検査を受けることが重要です。
出生前診断を受ける前に知っておくべきこと
費用
検査の種類別の費用相場
出生前診断の費用は、検査の種類によって大きく異なります。それぞれに費用相場があるので、事前に確認しておきましょう。
| 検査の種類 | 費用相場 | 備考 |
|---|---|---|
| 超音波検査 | 数千円~数万円 | 染色体疾患に多く見られるNTの厚みや動脈管の逆流や鼻骨の有無などを確認する初期精密超音波検査や、妊娠中期に心臓や脳などの内臓の異常などを確認する中期精密超音波検査など時期によっても内容や費用が変動します。 |
| 母体血清マーカー検査 | 2~5万円 | 検査項目によって費用が変動します。 |
| NIPT(新型出生前診断) | 10~25万円 | 検査機関や検査項目によって費用が変動します。 |
| 絨毛検査 | 5~10万円 | リスクが伴うため、費用が高めです。 |
| 羊水検査 | 5~10万円 | リスクが伴うため、費用が高めです。 |
リスク
検査に伴うリスクと合併症
出生前診断には、検査に伴うリスクが存在します。特に、絨毛検査や羊水検査は、流産などのリスクが伴います。検査を受ける前に、医師からリスクについて丁寧に説明を受けることが重要です。 また、NIPTなどの血液検査でも、まれに検査結果が正確でない場合があります。検査結果が陽性であった場合でも、確定診断のためには絨毛検査や羊水検査が必要となるケースもあります。
それぞれの検査のリスクについて、以下の表にまとめました。
| 検査の種類 | リスク |
|---|---|
| 超音波検査 | ほぼなし |
| 母体血清マーカー検査 | 流産リスクありませんが、結果の偽陽性・偽陰性の可能性があります。 |
| NIPT | 流産リスクありませんが、結果の偽陽性・偽陰性の可能性があります。 |
| 絨毛検査 | 流産リスク(1~3%程度) |
| 羊水検査 | 流産リスク(0.5~1%程度) |
リスクを理解した上で、ご自身にとって最適な検査を選択することが重要です。
検査の流れ
予約から結果説明まで
①予約:希望する医療機関に電話またはインターネットで予約を行います。妊娠週数や希望する検査の種類などを伝えます。
②問診とカウンセリング:検査を受ける前に、医師から検査の内容やリスク、費用などについて説明を受け、質問ができます。遺伝カウンセリングをうけます。
③検査:カウンセリングののちに、希望する検査を受けます。検査の種類によって、採血や超音波検査など、必要な検査が異なります。
④結果待ち:検査結果が出るまで、数日から数週間かかります。検査機関や検査の種類によって異なります。
⑤結果説明:検査結果が出たら、医師から結果の説明を受けます。結果によっては、追加検査が必要となる場合もあります。結果説明では、不安や疑問を解消できるように、医師に積極的に質問しましょう。
多くの出生前検査が検査の前に、遺伝カウンセリング、検査の後にフォローアップが行われます。
検査を受けるかどうか迷っている方へのメッセージ
出生前診断を受けるかどうかは、非常に難しい決断です。多くの妊婦さんが、検査を受けることで得られる情報と、検査に伴う金銭的な負担や、精神的な負担の両方を天秤にかけて悩まれています。
この記事でご紹介したように、出生前診断には様々な種類があり、それぞれに費用、精度、そして得られる情報が異なります。また、検査結果によっては、望まない結果が判明する可能性もあります。その場合、ご夫婦で話し合い、どのような選択をするのかを慎重に決める必要があります。
大切なのは、ご自身とパートナーが納得できる選択をすることです。誰かに強制されることなく、時間をかけてじっくりと話し合い、自分たちの気持ちに正直に向き合いましょう。正しい情報を得て、メリット・デメリットを理解した上で、後悔しない選択をすることが重要です。
もし迷っている場合は、決して一人で抱え込まず、まずは信頼できる専門家に相談してください。
レディースクリニックなみなみでは正しい情報と温かいフォローをを患者さんに与えられるように2025年から認定施設として、NIPTを開始します。是非気軽に相談ください。
まとめ
この記事では、出生前診断の受診率が増加している理由と、NIPTを中心に出生前診断検査の詳細などを説明しました。
出生前診断は、高齢出産の増加と検査技術の進歩により、受診率が年々上昇しています。特に40歳以上では約6割が受診する一方、35歳未満では約17%にとどまっています。検査には、採血やエコーによる非確定的検査(NIPT、コンバインド検査など)と、羊水検査や絨毛検査などの確定的検査がありました。
検査を受けるかどうかの判断は、メリット・デメリットを十分理解した上で行うことが重要です。特に認定施設での受診が推奨され、事前の遺伝カウンセリングと医師との十分な相談が不可欠です。結果についてはご夫婦でよく話し合い、強制されることなく自分たちで決めることが大切です。検査の限界を理解し、結果を冷静に受け止める準備をしたうえで、ご自身に合った選択をすることが推奨されます。
より詳しい情報や、専門医による診察をご希望の方は、レディースクリニックなみなみにご相談ください。 不安な気持ちを解消し、安心して過ごせるようサポートいたします。
レディースクリニックなみなみを予約する出生前診断に関するよくある質問
出生前診断は何歳から受けたほうがいいですか?
年齢が上がるにつれて染色体異常の割合は増えるため、分娩時の年齢が高いほど受けるケースが多いです。しかしながら、出生前検査は全員が受ける検査ではなく、たとえどんな疾患があったとしても産むという意思が強い場合はあえて受ける必要はありません。逆に、出生後の治療をスムーズに行うために、事前に児の疾患を知っておきたいという理由から出生前検査を受ける場合もあります。ご家族ごとに考え方が異なるため、大切なのは夫婦の意思決定です。医療者側から、年齢が高いから受けた方が良い、という提案をすることはありません。
認定施設と認定施設の違いは?
認定施設は、日本医学会(The Japan Medical Association)の出生前検査認証制度等運営委員会が、NIPTの実施医療機関を認定しています(認定施設はこちら▶)。認定基準は、
臨床遺伝専門医や産婦人科専門医が在籍していること。
遺伝カウンセリングが適切に行われる体制が整っていること。
異常が検出された場合の**確定診断(羊水検査等)**への移行体制が確立されていること。
医療倫理に基づき、妊婦の意思決定を尊重した運営がされていること。
などです。簡単に言うと、事前の説明、アフターフォローがしっかりしています。
出生前診断で異常が出た場合はどうすればよいですか?
まず、非確定的検査で異常が出た場合に関しては、確定的検査を行います。
確定的検査でも異常だと確定した場合は専門医師としっかり話し合って、赤ちゃんの状態と、家族の状況によって選択をします。

執筆者兼監修者プロフィール
東大産婦人科に入局後、長野県立こども病院、虎の門病院、関東労災病院、東京警察病院、東京都立豊島病院、東大病院など複数の病院勤務を経てレディースクリニックなみなみ院長に就任。
資格
- 医学博士
- 日本産科婦人科学会 産婦人科専門医
- FMF認定超音波医
…続きを見る













出生前診断は、皆さんよく耳にするNIPT検査の他にも種類があります。
また、NIPT自体も大きく分けて「認可」と「非認可」のものがあります。ここでは出生前診断を受ける割合が年々増えている背景、そして検査をうけたほうがいいかな?と迷っている方に出生前診断の大切な情報をお届けします。