当院では産婦人科である特徴を活かして、妊婦さんの尿漏れの相談も積極的に受けています。
尿失禁とは?
尿失禁とは、意図しない尿が流出する症状のことをいいます。女性の約4人に1人が何らかの尿失禁の症状を経験すると言われており、とくに中高年の女性に多いとされていますが、若年でも産後にはかなりの数がいると言われています。尿失禁は、社会的な活動や職場での活動にも影響を及ぼすことがあり生活の質を低下させますが、病気の性質上なかなか人に言えず困っている方が多くいらっしゃいます。
尿失禁は主に、
- 腹圧性尿失禁
- 切迫性尿失禁
の2つに大別されますが、この両者が合わさった混合性尿失禁も実際にはかなり多く存在すると言われています。
それぞれ原因や治療法も異なるためそれぞれに分けて説明します。
尿失禁の症状と原因
腹圧性尿失禁

腹圧性尿失禁は、くしゃみや笑い、重い物を持ち上げるといった腹圧が増加する際に、尿が流出する症状を指します。主な原因としては以下にあげるものが存在します。
- 出産(特に出産回数が多いほどなりやすい)
- 加齢
- 肥満
- 便秘 (排便時の強いいきみ)
- 繰り返す激しい咳
- 過重労働
- 骨盤臓器が下がる(骨盤臓器脱)
いずれも腹圧が上がる状況下で、骨盤周りの筋肉や靭帯が緩んだり、損傷したりすることによっておこります。骨盤臓器脱のある女性の約半分程度が腹圧性尿失禁も合併していると言われています。
切迫性尿失禁
切迫性尿失禁は、尿意が急に強くなり我慢できず(尿意切迫感)、トイレに間に合わないまま尿が漏れてしまう症状を指します。過活動膀胱の中の症状でもあり、昼間頻尿や夜間頻尿を伴うこともあります。
原因としては以下にあげるものが存在します。
- 出産
- 加齢
- 生活習慣(アルコールやカフェインの過剰摂取、喫煙、歩き方や姿勢など)
- 女性ホルモンの低下
- 骨盤臓器が下がる(骨盤臓器脱)
- 頭蓋内疾患(脳出血、脳梗塞など)
- 脊椎疾患
しかしながら、明らかな原因のわからない特発性のこともあります。
尿失禁で行われる検査
診断のためには、問診が最も大切になります。十分な問診により、その70%程度の患者さんの尿失禁タイプを分類することができると言われています。
腹圧性尿失禁・切迫性尿失禁(過活動膀胱)の評価のためのスコア表で、点数付けを行い、どの程度生活に困っているのかQOLの判定を行います。また、ご自身の排尿状態を知ることも診断の一助になりますので、排尿記録をつけることも推奨されます。問診票や排尿記録を添付しますので、点数づけを行い、点数が高かった場合はぜひ当院にご相談ください
(当院のLINEアカウントでは質問に回答していくだけでスコアリングできますのでぜひご利用ください)。
尿失禁に対しての問診票

ICIQ-SF(International Consultation on Incontinence Questionnaire-Short Form)
女性下部尿路症状診療ガイドライン2019年より引用
過活動膀胱症状スコア
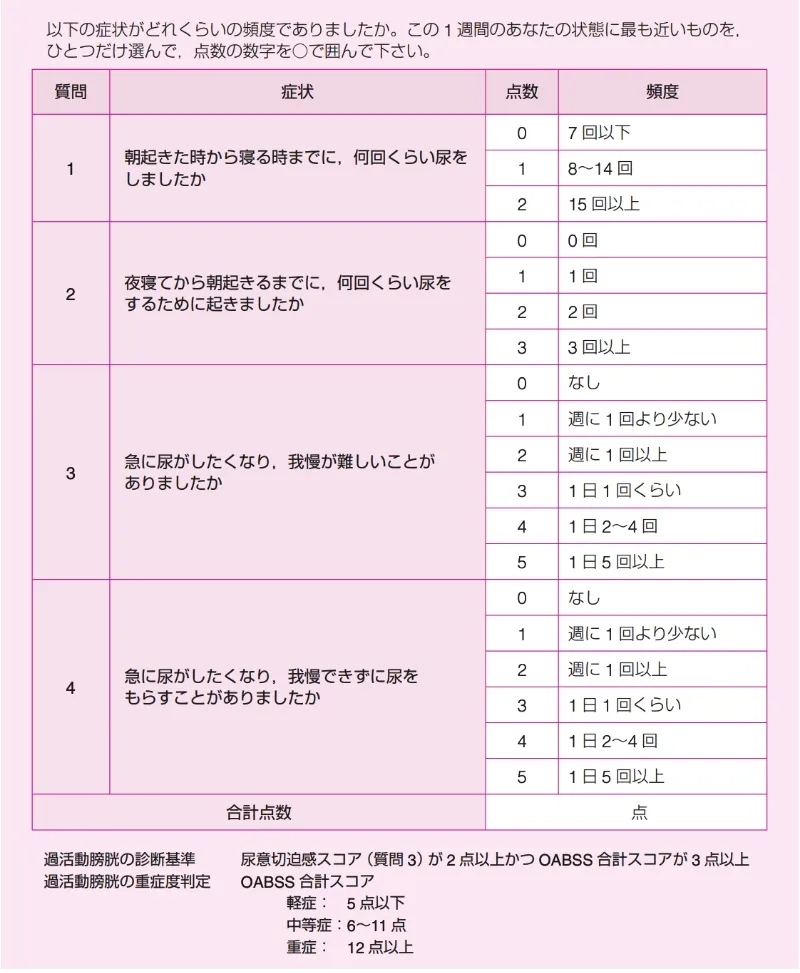
OABSS:Overactive Bladder Symptom Score
女性下部尿路症状診療ガイドライン2019年より引用
排尿記録
そのほか当院では、超音波検査や内診により骨盤臓器脱の合併の有無の確認、尿検査を行います。また、問診で尿失禁を認めた方には、実際にどれくらいの量の尿失禁を認めたのかパッドテストを行うこともあります。膀胱鏡を用いた検査や尿の出るスピードなどの検査が必要だと判断した場合もスムーズに提携クリニックを紹介します。
尿失禁で行われる治療
尿失禁の治療は一般的には、生活指導・薬物療法・手術など保険診療の範囲内で行える治療から、骨盤底筋訓練・磁気治療・レーザー治療など自費診療の治療まで存在します。
- 生活指導:体重減少、禁煙、飲水制限、カフェインやアルコール摂取を控える、便秘の解消、咳を誘引する疾患の治療
- 膀胱訓練:少しずつトイレに行く間隔を伸ばして、膀胱に貯めることのできる尿量を増加させる訓練です。最初は5分くらいトイレを我慢し、その後10分、15分とトイレにいく時間を伸ばすことを1週間ほど続けてみましょう。これを繰り返し、最終的に2-3時間の排尿間隔が開くことを目標にします。自分の排尿パターンを排尿日誌をつけて知っておくことも大切です。
- 骨盤底筋訓練:女性の尿失禁治療の第一選択と言われており、腹圧性尿失禁にも切迫生尿失禁にも効果があるとされています。冊子や動画などを参照しながら、骨盤を支える靭帯や筋肉を鍛える訓練を行います。出産は尿失禁の最大の原因であり、産前から骨盤底筋訓練を行うことはその後の尿失禁予防に役立つとされていますが、産後1年経過してからでも骨盤底筋訓練は尿失禁予防には効果的であるという報告もあります(BJOG, 2000; 107: 1022-1028)。
- 薬物治療:腹圧性尿失禁に対してはいくつかの薬物療法がありますが、あまり効果的ではありません。一方で、切迫性尿失禁(過活動膀胱)における薬物療法は治療の中心です。
切迫性尿失禁における薬物治療
| 抗コリン薬 (異常な膀胱収縮を抑制します) | ソリフェナシン イミダフェナシン プロピベリン トルテロジン フェソテロジン オキシブチニン |
|---|---|
| β3アドレナリン受容体作動薬 (膀胱容量の増大) | ミラベグロン ビベグロン |
| 三環系抗うつ薬 | イミプラミン |
- 手術療法:尿道を支えるためのテープを挿入し、尿道の位置を安定させる尿道スリング手術を行い、尿の流出を防ぐ効果を期待します。
- 磁気治療:高強度のテスラ磁気刺激(HITS™)デバイスにより、座るだけで骨盤底筋を強化することができます。服を着たまま施術を受けることができます。自費診療
- インティマレーザー:YAGレーザーを用いた治療になります。腟内や尿道にレーザーを照射することによりコラーゲン生成が誘発され粘膜がふっくらとし、腟壁が厚くなるため尿道支持を強固にすることができ、尿失禁にも効果的となります。自費診療
当院の尿失禁治療の特徴
患者さんは全員女性
レディースクリニックで女性泌尿器科の領域である尿失禁の治療を行う最大のメリットは、患者さんが全員女性であるということです。一般的な泌尿器科ですと男性の患者さんもいらっしゃいますが、レディースクリニックは当然のことながら女性患者さんしかいませんので、心理的にもとても通いやすいです。
妊娠・出産に関連した尿失禁にもきちんと対応できます
レディースクリニックなみなみは妊婦さんの診療も行っています。出産は尿失禁の最大のリスクであるため、この時期での介入はその後の尿失禁の予後を決定する重要な要素となります。産科診療を行っているからこそ、妊娠中からの早めの対策が可能です。
レーザー治療も完備
尿失禁の治療は、保険診療の範囲内だけでは限界がある可能性があります。レディースクリニックなみなみにはインティマレーザーを使用できるため、治療の幅が広がります。
よくある質問
尿漏れはどの年代に多いですか?
20代の若い方から高齢の方まで幅広い年代で起こりえますが、40歳以上から増えてきます。
尿失禁は治りますか?
尿失禁は様々な治療法があり、治療可能な疾患と考えます。
尿漏れに対するインティマレーザーは1回行えば完治するのでしょうか。
尿漏れに対するインティマレーザーの回数は、一治療あたり3-4回程度を推奨しています。残念ながら効果は永続的ではなく、2年程度で再度受けていただくことをお勧めしています。
どんな種類の尿失禁にもインティマレーザーは効くのですか?
腹圧がかかることによって尿が漏れる腹圧性尿失禁に効果的です。詳しくは、インティマレーザーのページをご参照ください。